Information新着情報や休診情報を更新
Clinic Information医院情報
Open Hour※休診日:木・日・祝
| 診療時間 | 月 | 火 | 水 | 木 | 金 | 土 | 日 |
|---|---|---|---|---|---|---|---|
| 09:00~12:00 | ■ | ■ | ■ | - | ■ | ■ | - |
| 14:00~17:30 | ■ | ■ | ■ | - | ■ | ■ | - |
*受付時間は、各回診療時間の30分前まで
*初診の方は午前は8:30、午後は13:30からの受付になりますのでご注意ください。
*都合上、検査がある方の受付は15:30までとさせていただきます。
Accessアクセス
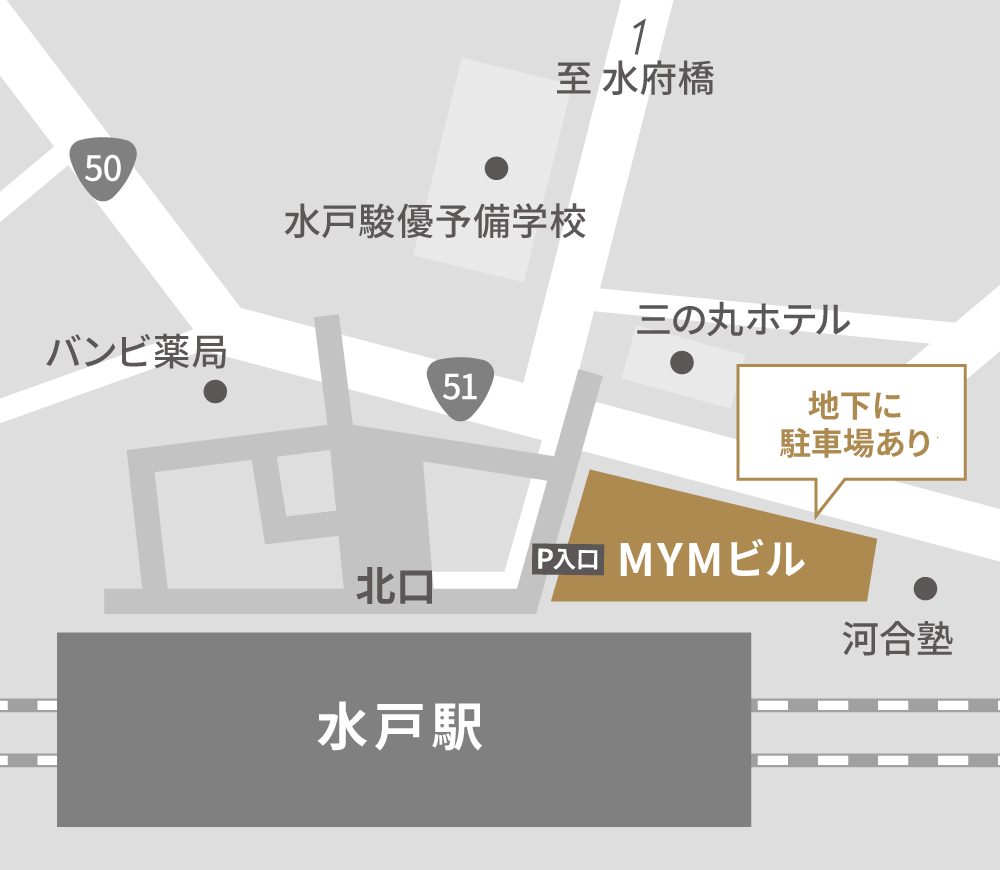
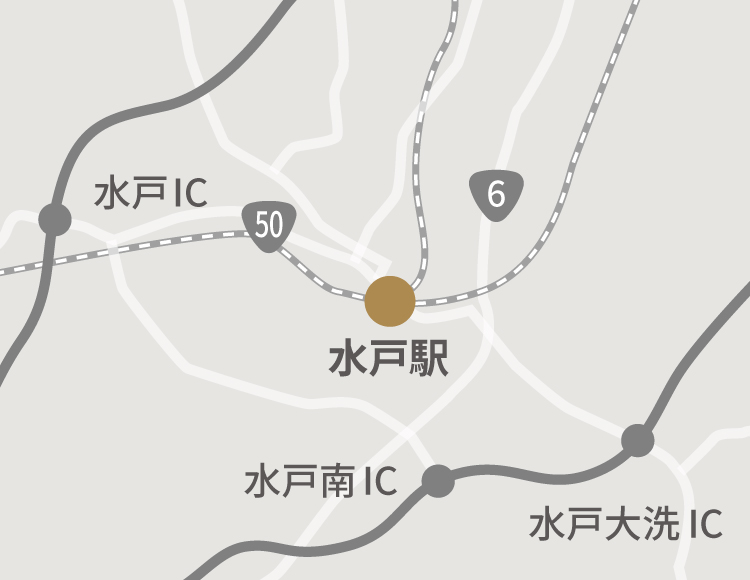
〒310-0015
茨城県水戸市宮町1丁目2−4
MYMビル4階
JR水戸駅北口直結
常磐線・水郡線・鹿島臨海鉄道大洗鹿島線
提携の駐車場はありませんので、車でご来院の際は、
近隣の駐車場をご利用ください。
MYMビル地下駐車場にクリニック専用5台分は確保して
ありますが、無料サービスはございません。
ご不便をおかけしますが、ご理解のほどよろしくお願い
いたします。
当院は完全予約制となっております。
お電話でのご予約の上
ご来院くださいますよう
お願い申し上げます。
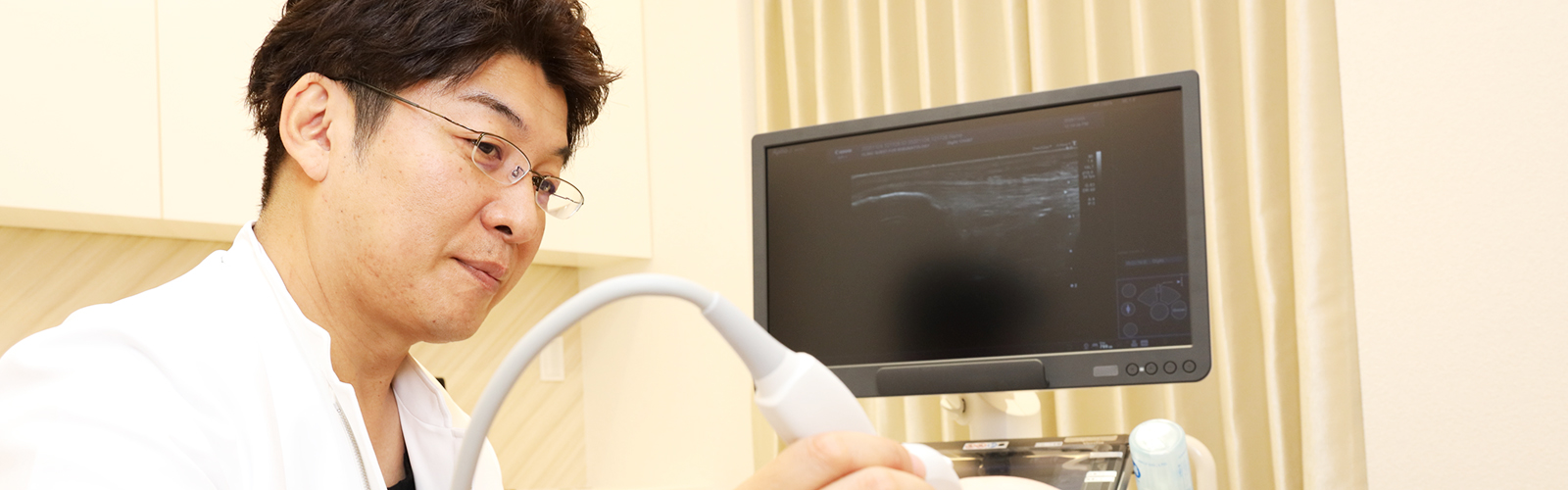
Doctorリウマチ膠原病診療を究める
−軌跡とこれから−

クエスト リウマチ・膠原病内科クリニック
- 院長
- リウマチ・膠原病 専門医
林 太智 Hayashi Taichi

このたび茨城県の文化・政治・交通の中心である水戸の地、水戸駅においてリウマチ・膠原病の専門クリニックを開院しました。
これからはより広域の方々に先進的で患者視点の医療を提供していきたいと考えています。
私は、筑波大学の膠原病リウマチアレルギー内科に所属し、その再建に協力してきました。筑波大学の教員としての業務と兼務する形で、2012年には(株)日立製作所ひたちなか総合病院において「リウマチ膠原病センター」を開設、センター長として全国的に有数のリウマチ膠原病診療施設に育て上げてきました。

略 歴
| 1998年03月 | 筑波大学医学専門学群 卒業 |
|---|---|
| 2006年03月 | 筑波大学大学院 人間総合科学研究科 先端応用医学専攻 臨床免疫学 修了 |
| 2006年04月 | 恩賜財団 水戸済生会総合病院 内科(リウマチ・膠原病) 部長 |
| 2007年10月 | 筑波大学附属病院 膠原病リウマチアレルギー内科 病院講師 |
| 2007年11月 | 筑波大学大学院 人間総合科学研究科 疾患制御医学/ 先端応用医学専攻臨床免疫学 講師 |
| 2011年04月 | 筑波大学大学院 人間総合科学研究科 疾患制御医学臨床免疫学 准教授 (筑波大学附属病院 ひたちなか社会連携教育研究センター) |
| 2011年10月 | 筑波大学 医学医療系 内科 准教授(改組・改称) (筑波大学附属病院 ひたちなか社会連携教育研究センター) |
| 2012年10月 | 株式会社 日立製作所 ひたちなか総合病院 リウマチ膠原病センター センター長 兼務 |
| 2020年12月 | クエストリウマチ膠原病内科クリニック 院長 |
| 学位 | 博士(医学) |
|---|---|
| 学会 | 日本リウマチ学会 評議員,専門医,指導医,登録ソノグラファー 日本医師会 認定産業医 日本内科学会 総合内科専門医 日本プライマリケア学会 認定医 |
リウマチ性疾患・膠原病でお悩みの方
あきらめていませんか?
リウマチ性疾患・膠原病に
対する医療は日々進歩しており、
以前よりずっと
良くなるようになっています。
-
治療をしていても
良くならない... - 現在、
他院で治療中の方へ
-
治療を
やめてしまったが
やっぱり心配... - 治療再開のご相談
-
血液など検査結果は
問題ない。
けど痛みが続く... - このままでいいの?
現在、他院で
治療中の方へ
現代医療において医師はガイドラインに基づき治療を選択しています。
私は厚生労働科学研究班にも所属していたためガイドラインの策定にも携わってきましたが、ガイドラインは医師が及第点(学校の試験で言えば60点)以上の診療をできるように作成しています。つまり、みなさんが受けられている治療は60点から100点までさまざまな状態があると言えるでしょう。ですから私は専門医として、現在も日々100点満点の治療を<探究>しています。
あなたも現在の治療に満足していないなら、最寄りの専門医の門を叩かれてみると良いでしょう。新たな道がみつかるかもしれません。
専門医に的確な判断を求めるには、紹介状などでこれまでの経過がわかることが理想です。でも紹介状がないと受診できないわけではありません。ある程度の経過がわかれば診療はできます。
主治医に紹介状を書いてもらえない、言い出せないなどでお困りの場合は、かかりたい医療機関(専門クリニック)に相談してみるのも良いでしょう。
総合病院は紹介患者さんを診療する機関なのでお断りされることが多いですが、当院はクリニックなので相談を受け付けています。まずは電話でご連絡ください。

治療再開のご相談
治療を中断してしまった理由はさまざまでしょう。
「なかなか良くならなかったから」「何のために治療しているかわからなくなった」「忙しくて病院に行けなくてそのままにしてしまった」「医師が信頼できなかった」などなど。
医師にそんな話をしたら怒られると思って受診をためらっていないでしょうか。確かに怒る医師も少なくありませんが、それはあなたを心配してのことです…などと私はきれいごとを言うつもりはありません。
あなたが受診を中断した理由は医師の問題かもしれません。何のためにどう治療するか、治療の重要性やその見通しをあなたが理解できていなかった…、主治医もあなたにじゅうぶん説明はしていた可能性はありますが、それでも伝わっていなかったのであれば、結局は医師のコミュニケーションの問題なんです。
私の診療では私のサポートで患者さんが自ら治療を選択しています。これは患者さん自身が治療の意義や見通しを理解しないとできません。とは言っても私は長々と説明しているわけでもありません。みなさんが自分ごととして病気と向き合えるようサポートしているだけです。
それさえできていれば、病気のことや治療の重要性・見通しもみなさんが自然と理解できるようになる。そうすれば治療を中断してしまうこともなくなるわけです。
さて、治療を中断してしまっていて心配されているのであれば、何らかの問題が生じていることでしょう。
それを放っておいては将来的に大きな問題に発展する可能性があります。たとえ症状がなくても病気が進行してからでは将来的に障害を残してしまう可能性があります。
ぜひ、前の主治医か新たに信頼できる医師をみつけるなどして受診するようにしてください。私たちもお力になれればと思いますので、ご気軽に受診ください。

このままでいいの?
症状があれば問題があると私は考えます。
血液検査や画像検査ではわからない問題はまだまだたくさんあります。例えば逆流性食道炎をGERDと言いますが、胃カメラで異常がない逆流性食道炎;NERDと言う概念がわかってきたのはたかだか10年前です。それ以前は病院を受診しても問題ないとして相手にされていませんでした。
関節リウマチに関しては2018年ごろから患者報告アウトカム(PRO)が重視されるようになりました。患者さんの訴えが重要であり、血液検査では異常がない痛みもまだまだ関節の炎症によるものが多いことがわかってきています。あなたがまだ痛みを抱えているなら、治療でよくできる可能性が高いと思います。
むしろ治療しておかないと関節変形が進行する可能性もありますので、専門医に相談するといいでしょう。お困りの場合はご相談ください。
-
長年飲んでいる
同じ薬を
飲んでいるけど... - 本当に必要なの?
-
症状が
膠原病(リウマチ)の
ような気がする... - 問題ないと言われた
-
リウマチや膠原病の
新薬がいいって
聞くけど... - 生物学的製剤って
どうなの?

これでいいの?本当に必要なの?
あなたが十分に良い状態を維持できているならそれで良いのかもしれません。
ただし、薬をそのまま続けるべきかやめていくべきかは病気によって違います。関節リウマチでは抗リウマチ薬はそのまま続けた方が良い場合が多いですが、プレドニゾロンは中止すべき薬剤です。一方、全身性エリテマトーデスではプレドニゾロンは中止すべきでない薬剤と私は思いますが、できるだけ減らすべき薬剤でもあります。
このように薬は調整していくべきものであり、私は日々調整して診療しています。長いことまったく薬が変わらない場合は、状況によってはDO処方(処方のコピペ)となっている可能性もあるので、少し疑うことも必要かもしれません。
特にあなたがまだ症状を訴えているのに薬が変わらない場合は、医療の限界という可能性もありますが、それでも良い医師はいろいろ考えて対応します、同じ薬がずっと処方されている場合は、みなさん自身が少し考えると良いかもしれません。このような場合も専門医の受診も検討してみると良いでしょう。

問題ないと言われた
膠原病やリウマチの初期は検査ではわからないことがほとんどです。
あなたが膠原病かもしれない、リウマチかもしれないと思うなら専門医の受診をお勧めします。リウマチ性疾患・膠原病の治療は進歩してきましたので、早期診断・早期治療が重要となっています。
昔の感覚で症状がたくさん出てきて病気が誰が診ても明らかなぐらいに悪くなってからだと障害を残したり、長期入院で強力な治療が必要になったりと、あなたが損をしてしまいます。
専門医に相談して問題ないから大丈夫と言われた方も、診る人によって違ったり、少し時間が経って病気がわかるようになることもありますので、あなたがおかしいと思うなら是非相談するべきです。いずれにせよ再精査することになりますので、原則的に紹介状も不要です。

生物学的製剤ってどうなの?
関節リウマチの診療は生物学的製剤など分子標的薬に牽引されてきたと言っても過言ではありません。これらの薬剤は関節リウマチでは十数剤あり、全身性エリテマトーデスや高安動脈炎、好酸球性多発血管炎性肉芽腫症などさまざまな膠原病でも使われるようになってきました。
これらの薬剤は有効性が高く(よく効き)、安全性も内服薬より高い傾向がありますが、難点は高額であることです。したがって、まだまだ難治性の膠原病ではより積極的に考えるべき薬剤であると私は考えていますが、関節リウマチでは病状と目標次第のところがあります。
高額でなければほぼすべての患者さんで検討すべき…、高額でも病状的には約半数の人は使用すると良いと思いますが、現実的には治療目標と金銭的な問題のバランスを考えて検討することになります。
関節リウマチの診療では専門医は30−40%の患者さんで使用しているとイメージされるとよいでしょう。
生物学的製剤は抗体製剤が主体で注射薬ですが、最近はJAK阻害薬という経口の分子標的薬も登場しています。JAK阻害薬は生物学的製剤に近い効果があり、安全性は生物学的製剤と比べるとやや注意が必要ですが、従来の経口の抗リウマチ薬と比べれば使いやすいので非常に期待されている薬剤です。
私はこれらの薬剤の豊富な使用経験から、学会や研究会等でその使い分けを提言する講演活動を行なっています。ので、ご気軽にご相談ください。「早くよくしたい」、「より確実に骨が壊れないようにしたい」「妊娠・出産計画がある」「高齢でもより安全な治療法はないか」など目標にあった治療法を患者さんごとに提案しています。
-
リウマチや
膠原病があったら
妊娠・出産は... - 妊娠・出産はできるの?
-
骨粗鬆症が
気になるけど、
整形外科にいくのも... - 内科で
骨粗鬆症はみないの?
-
X線検査を
されるのは
被爆が気になる... - X線検査以外はないの?

妊娠・出産はできるの?
私はリウマチ膠原病の患者さんの妊娠・出産に関して積極的にサポートしてきました。
ここ数年は産科の先生方が当局に積極的に働きかけてくださっているので、よりサポートしやすくもなってきました。妊娠・出産は患者さんの体への負担も大きいことから、まずは十分な治療で病状を安定させることが必要です。安定していると確認できてはじめて妊娠を許可するので、早めに計画し、リウマチ膠原病の専門医、産科医に早めに相談するようにしましょう。
求める子供の数が1人なら32歳、2人なら27歳、3人なら23歳までに計画することが望まれます。
そんなに早く…と思われたかもしれませんが、普通の人でもそれより3年の猶予があるぐらいです。40歳になると不妊リスクは50%ですから…。リウマチ膠原病では不妊のリスクがそれよりもやや高いため、不妊症治療が必要なことも少なくありません。その期間も考慮すれば3年前倒しは理解しやすいと思います。
繰り返しますが、妊娠できずに諦めることにならないよう早めに主治医と相談し妊娠を計画することをお勧めします。
抗リン脂質抗体症候群では流産のリスク、副腎皮質ステロイド(プレドニゾロンなど)を使用中の患者さんでは早産のリスク、シェーグレン症候群の患者さんでは胎児の心ブロックや一時的な膠原病発症のリスク、全身性エリテマトーデスでは糸球体腎炎増悪のリスクなどがありますが、それぞれ対策法もわかってきていますので、産科の先生方と連携して十分サポートすることができます。
ごくたまに妊娠・出産は断念した方が良いと考えられる患者さんもいますが、ほとんどの患者さんは対策次第です。簡単に諦めるべきではないかもしれません。この文章を読んで気になることがあった方はご相談いただくとよいかもしれません。
遺伝に関して気にされる方も多いと思います。リウマチや膠原病の原因に遺伝要素もありますが、学校で習うような強い遺伝ではありません。もちろんお子さんが成人になって何らかの膠原病を発症することもありますが、頻度がすごく高いと言うわけではありません。
リウマチや膠原病は甲状腺疾患と親戚関係にあります。甲状腺疾患の患者さんは身の回りにたくさんいらっしゃると思います。リウマチや膠原病に関わる遺伝子が遺伝学的に問題があるわけでもまれな難病を規定するわけでもありません。ごくありふれたものですので、それを気に病む必要はないですよ。

内科で骨粗鬆症はみないの?
骨粗鬆症を専門とする内科はリウマチ科です。
リウマチ学の教科書にも大きく記載されているのが普通であり、私たちもそう認識していますが、日本ではあまり知られていないのが現状です。実際に骨折をしてはじめて検査をするケースが多かったため整形外科で診療されているイメージが強いと思います。実際にそうですが、最近は検診で検査をすることもあり、骨折の予防の意識は高まってきました。
骨折は予防が大切ですので、本来は内科的に予防すべき病態です。一度骨折をすると、体の他の部位に負担がかかったり、転倒しやすくなったりで、骨折を繰り返すようになります。
ですから、とにかく予防が大切なんです。骨粗鬆症は高齢化するとすべての人に生じる問題であり、他人事ではありません。みなさんが健康に生きていくために内科的に骨折を予防する医療を積極的に考えていきたいと思っています。
当クリニックは、腰椎と大腿骨で測定する精度の高い骨塩定量検査装置(骨密度検査)を導入しました。
折れる前に防ぐ、Well-Beingの重要な要素であり、定期的な検査と必要に応じた十分な薬物療法を提案します。

X線検査以外はないの?
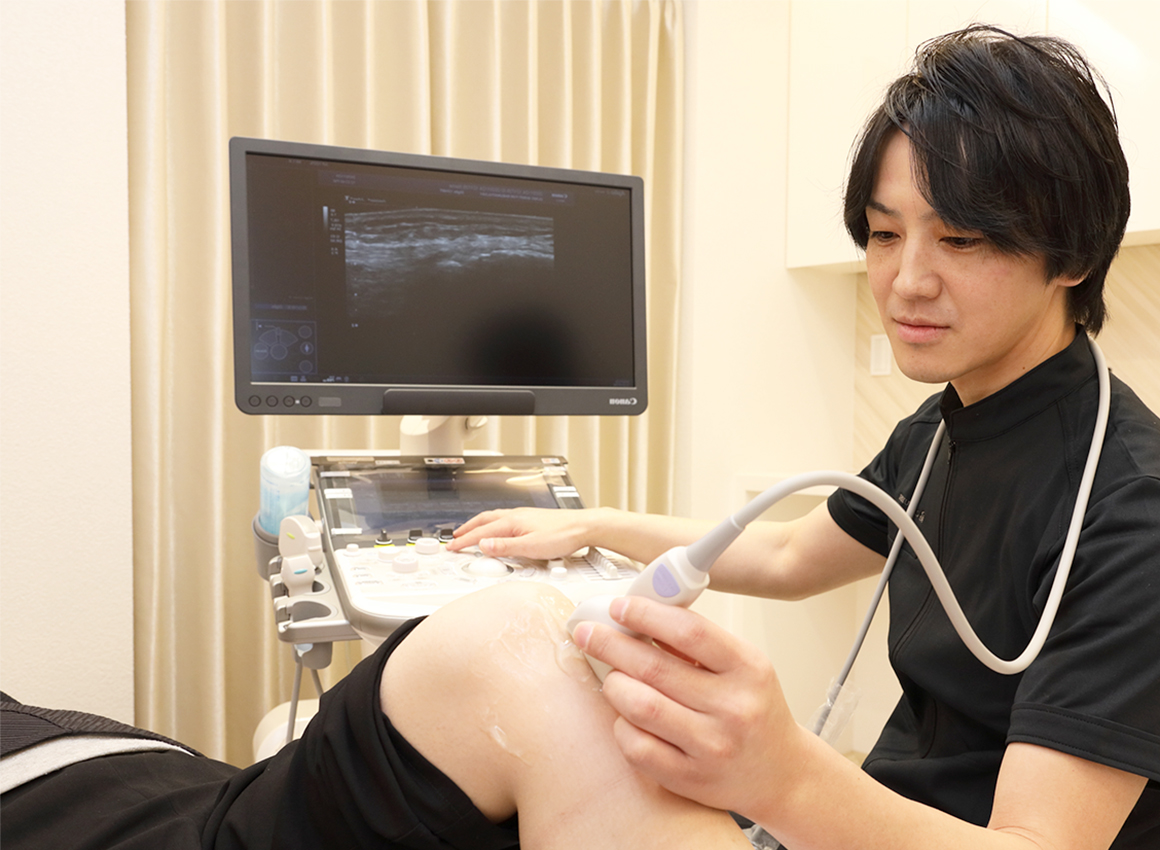
関節のX線検査は関節破壊の程度と経時変化をみるのに有用であり推奨されていますが、関節破壊の進行を抑制することができるようになったことから、以前よりは重要性は低くなっています(それでも重要ですが…)。当クリニックでは骨破壊を評価するX線検査よりも、今ある滑膜炎(関節炎)を評価できる関節エコー(超音波検査)を中心にフォローしています。関節エコーは患者さんにもわかりやすいので、みなさんが病気の状態を理解するのにもよいと思います。
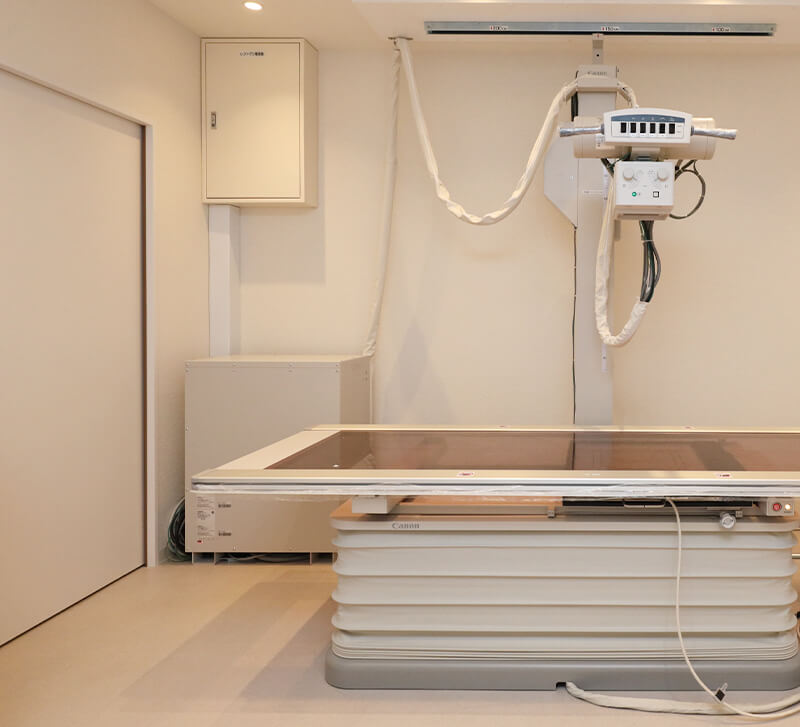
X線検査に関しても被爆量はCT検査と比べると極めて少量ですので、極端に過剰でなければあまり気にされなくてもよいと思います。関節リウマチの治療が本当に順調に進んでいるか、定期的にみておくとよいと思います。
- 完 全 寛 解
- 寛解よりも
コントロールができていて、
安定している状態へ
Flowリウマチ・膠原病の
診療の流れと費用等
【ご予約に関して】
当院は予約制となります。ご来院の際にはお電話でのご予約をいただいております。
お電話の際、簡単な問診を行わせていただきます。
リウマチ膠原病は経過が重要な病気が多いので、可能であれば紹介状をお持ちいただくと良いですが、なくても診療致しますのでお気軽にご相談ください。
当院は血液検査結果は院内で行っておりますので、40分から1時間で確認できます。当日の診療でお役立ていただけます。
- 受付:09:00~17:30(休診日:木・日・祝)
初診の流れ
-

受付
-

問診
-

診療
-
血液検査
-
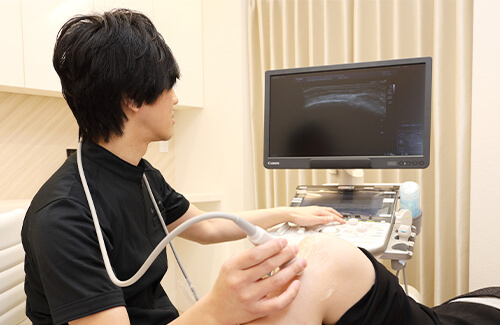
画像検査
-

処置
-

会計
再診の流れ
-

受付
-

血液検査
-

問診
-

診療
-

画像検査
-

処置
-

会計
当院は血液検査結果をお待たせすることなく『即日』ご案内することが可能です。
問診の際には病状やお悩みをありのままお伝えください。
まずは患者さんのお話を伺います。当院は、医師の独断だけではなく、あくまでも患者さんとご一緒に診療を
決めていきますので、ご安心してご来院ください。
【診療費用・お支払い】
各種保険取り扱い
当院は保険対応医療機関です。
現金、クレジットカードでのお支払いが可能です。
お会計は、非接触型の自動精算機で行いますので、人との不要な接触を限りなく減らしております。
難病指定医療機関、小児特定疾病指定医療機関、生活保護指定医療機関です。受診の際は各種証明書、手帳などを忘れずにご持参ください。
自費料金表はこちら
ご来院時にご持参いただくもの
・受給者証(お持ちの方のみ)
・紹介状
・お薬手帳
高額療養費制度の利用について、マイナンバーカードで受診される患者さまについては、「限度額認定証」は不要です。
マイナ保険証を利用されない方は、健康保険証をご持参ください。
なお、マイナンバーカードを持っているものの健康保険証としての利用登録を行っていない場合は、当院で設置しているカードリーダーから手続することが可能です。
(ご自身の「マイナポータル」からも手続可能です。)
マイナ保険証についてお知りになりたい方は、厚生労働省HP(マイナンバーカードの保険証利用について(被保険者証利用について)
|厚生労働省 (mhlw.go.jp))をご覧ください。
Aboutリウマチ・膠原病の
完全寛解を目指した治療

リウマチ・膠原病

Well-Being
Equipment総合病院と同等のクオリティの診療


| 診療時間 | 月 | 火 | 水 | 木 | 金 | 土 | 日 |
|---|---|---|---|---|---|---|---|
| 09:00~12:00 | ■ | ■ | ■ | - | ■ | ■ | - |
| 14:00~17:30 | ■ | ■ | ■ | - | ■ | ■ | - |
※休診日:木・日・祝
*受付時間は、各回診療時間の30分前まで
*初診の方は午前は8:30、午後は13:30からの受付になりますのでご注意ください。
*都合上、検査がある方の受付は15:30までとさせていただきます。
〒310-0015
茨城県水戸市宮町1丁目2−4 MYMビル4階
JR水戸駅北口直結
常磐線・水郡線・鹿島臨海鉄道大洗鹿島線